内視鏡で行う癌の治療
消化器肝臓病センター・消化器内科医長 北村 陽子
1)癌(がん)とは?
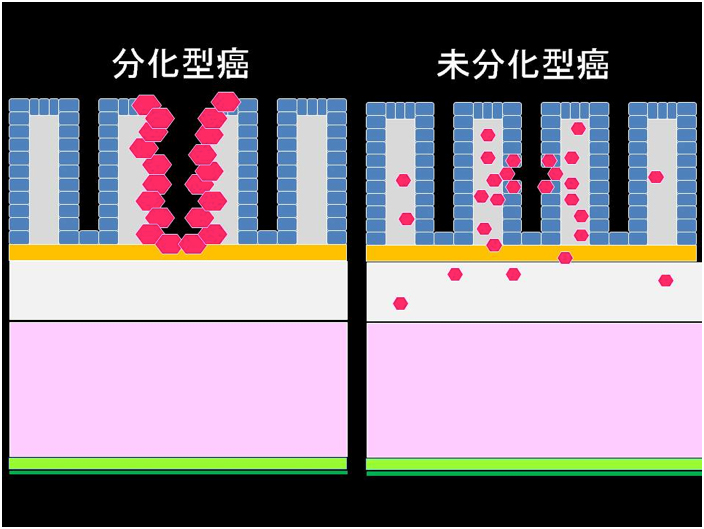
消化管(食道・胃・十二指腸・小腸・大腸)の壁は、いろいろな層から構成されており、内視鏡では一番表面の層である粘膜の表面を観察していることになります。 癌は粘膜から発生し、正常の粘膜とは異なった異常な無秩序な増殖をします。癌細胞同士が手をつなぎながら広がるものを“分化型癌”、また癌細胞がパラパラと広がるものを“未分化型癌”と言います(図1)。
(図1)胃癌の組織型の違い
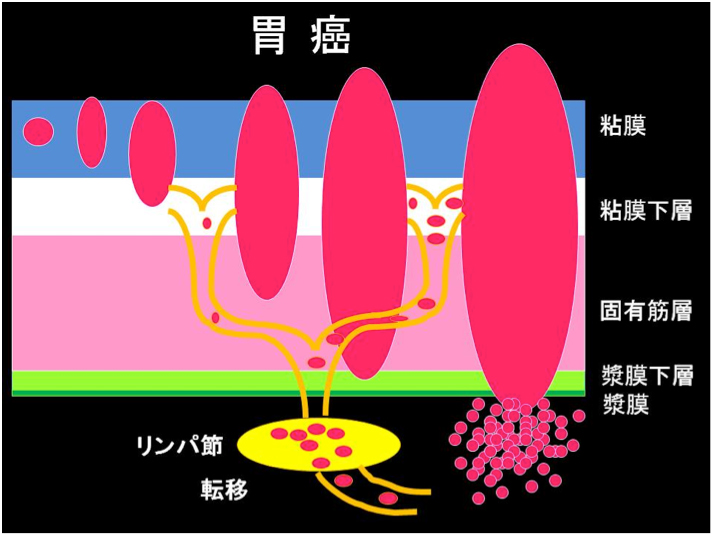
癌は無秩序に大きくなるため、横にも広がりますし、壁の奥深くにも広がっていきます。消化管の壁には、細い動脈・静脈・リンパ管などが無数に存在し、癌が大きくなるにつれてリンパ管に癌が入り込む可能性が高くなります。リンパ管に癌が入り込むと、癌細胞がリンパの流れにのって胃の外側にあるリンパ節、さらに遠くのリンパ節に癌細胞が流れていく転移が起こってしまいます(図2)。
リンパ節は胃の外側にあるので、リンパ節転移の可能性がある場合は、胃と一緒に、転移の可能性のあるリンパ節を外科手術で取り除く必要があります。
(図2)胃の壁の構造と、癌の深さ・リンパ節転移
2)内視鏡的粘膜下層剥離術(ESD:Endoscopic submucosal dissection)の開発
ESDが開発される前までは、胃癌の治療は外科的に手術で胃の一部あるいは全てを切除し、周囲のリンパ節も一緒に取り除く治療が原則でした。しかし、胃癌を早期で見つければ、外科手術でなく内視鏡で癌を治せることが分かってきました。患者さまの術後の生活の質を落とさない、より体の負担の少ない治療が求められ、ESDは世界中に広まりました。
3)内視鏡治療の可能な胃癌とは?
胃癌治療ガイドラインによると、「リンパ節転移の可能性が極めて低く、内視鏡で一括切除(ひとつの塊として取り除くこと)が可能な胃癌」とされています。ESDが開発される前は、内視鏡での治療は、スネアという輪を病変にかけて切除するという方法(EMR:Endoscopic mucosal resection)でした。輪の大きさに制限があったため、2cmまでの病変の切除しかできず、それ以上の大きさの癌は、いくら早期の胃癌であっても手術がされていました。
その一方2000年に国立がんセンター中央病院から、2cm以上の胃癌でもある条件を満たせばリンパ節転移の可能性はとても低いことが報告されました(表1)。
(表1)外科切除例からみた胃癌のリンパ節転移の頻度(胃癌治療ガイドライン 第3版、金原出版株式会社)
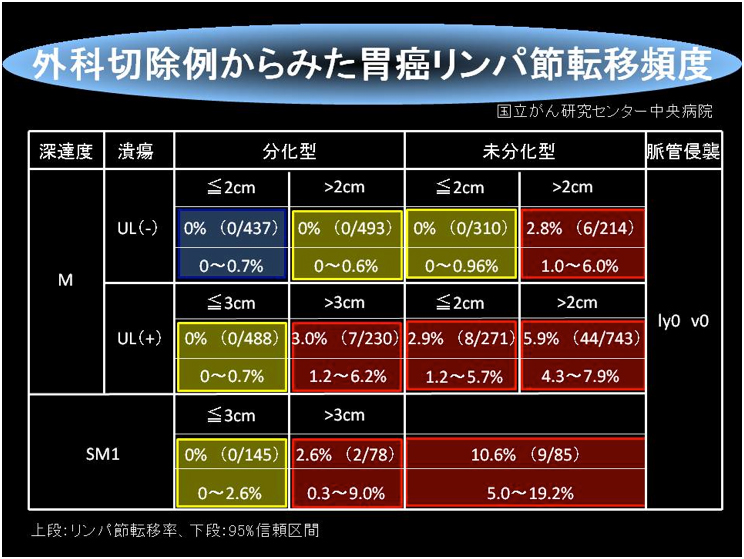
① 分化型癌で、粘膜層に癌がとどまり、潰瘍がなければ、大きさは無制限(表1:黄色部分 上段 左)
② 分化型癌で、粘膜層に癌がとどまり、潰瘍があっても3cm以下(表1:黄色部分 中段)
③ 分化型癌で、粘膜下層(500μm未満)に癌がとどまり、大きさが3cm以下(表1:黄色部分 下段)
④ 未分化型癌であっても、粘膜層に癌がとどまり、潰瘍がなく、2cm以下(表1:黄色部分 上段 右)
つまり、この①②③④に関してはリンパ節転移の可能性が極めて低いということです。
この様に、正確に診断し内視鏡で取り除くことさえ出来れば、直径が2cmを超えていても手術せずに治せる癌があるわけです。この治療のために、ESDが開発されました。
4)ESDの実際(胃ESD)
図3
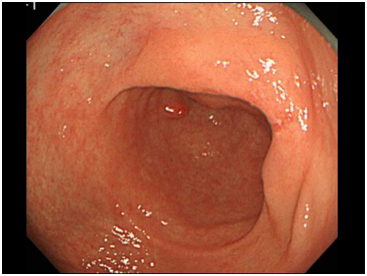
治療を行うまえに、どこまで粘膜を取り除くべきなのか、癌の広がりを正確に診断する必要があります。通常の内視鏡では、癌の広がりが診断しづらい病変も存在します(図3)。
図4
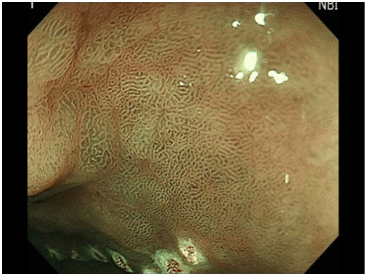
当院では、このように、NBIという特殊な光のもとで、拡大内視鏡(ズーム機能をもつ内視鏡)を用いることにより、表面構造や微小血管のパターンから癌の広がりを診断することが可能で、拡大観察のもとで正確に癌の外側に、この外側を切っていくという目印のマークを病変の周囲につけていきます(図4)。
図5
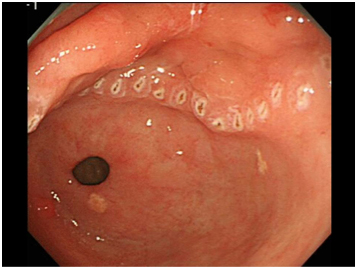
このマーキングが治療を行っていくうえで一番重要なところになります。癌と判断した数㎜外側にマークがついています。このマークのさらに数㎜外側を切ることで、癌を取り残すことなく切除することができます(図5)。
粘膜の下に存在する粘膜下層に、グリセオールやヒアルロン酸といった液を注入し、粘膜と固有筋層の隙間を広げます。
その後、癌の外側に付けたマークのさらに外側を切って行きます。
粘膜下層の剥離は、小さなナイフで行います。
粘膜下層には、太い血管などが存在するので、出血させないように注意しながら剥離をすすめます。術中に出血した時は、速やかに出血を止めながら治療をすすめます。
図6
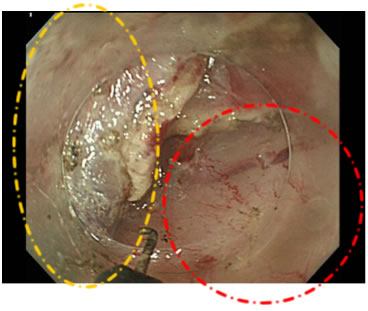
透明感のある層が粘膜下層です(黄色点線内)。薄いピンクから白っぽい層が固有筋層になります(赤色点線内)。固有筋層に穴があく(穿孔)と、胃液などがお腹の中に漏れ、腹膜炎を来たしますので、固有筋層を傷つけないようにナイフを繊細に動かします。
図7
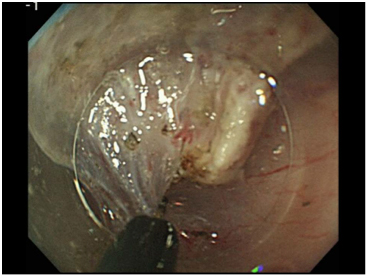
小さなナイフを粘膜下層の線維にひっかけて、固有筋層と並行になるように、あるいは固有筋層から離れるようにナイフを動かすことで、固有筋層に傷をつけることなく病変を切除できます(図7)。
図8
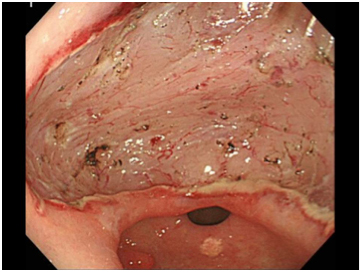
病変を一括で切除すると、胃の中には大きな人工的な胃潰瘍ができることになります。そのため、ESD後には潰瘍の治療(内服薬+食事療法)を行います(図8)。
図9
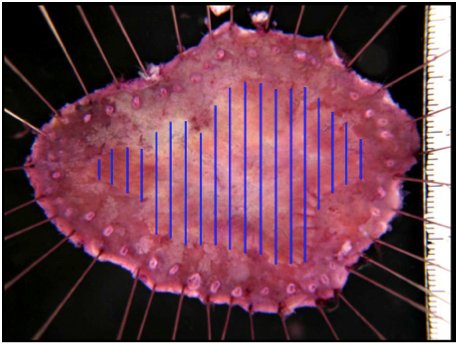
一括で切除した病変は、回収し病理組織検査を行います。病理組織診断にて、組織型(分化型・未分化型)、潰瘍の有無、大きさ、癌の深さ(粘膜層・粘膜下層)、リンパ管・静脈侵襲の有無を検索します。病理組織診断に基づき、リンパ節転移の可能性がないのか、あるのかを判断します。組織検査の結果によっては、リンパ節転移の可能性が高いため、追加で外科切除が必要になる場合があります。図9では癌の広がりを青線で示してあり、癌を取り残すことなく一括で切除できています。
5)ESDの実際(食道)
食道癌の外科手術は大変大きな手術で、体への負担が大きいです。負担の少ない内視鏡で治療を行うには、初期の段階で食道癌を見つける必要があります。
図10
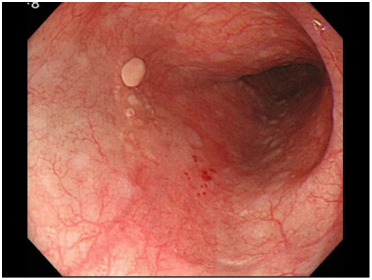
正常な食道粘膜は薄いピンク色をしています。赤みのある領域、白っぽい領域、血管が透けて見えない領域、デコボコしている領域、出っぱっている領域、凹んでいる領域などを注意深く観察します(図10)
図11
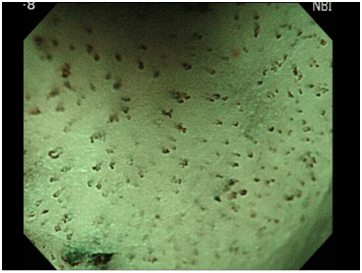
NBIという特殊な光のもとで拡大観察を行うことで、癌の中の血管パターンをとても詳しく観察することが可能です。通常観察・NBI拡大観察・色素内視鏡といった色々な観察を行うことで、癌の深さなどを治療前に診断します(図11)。
図12
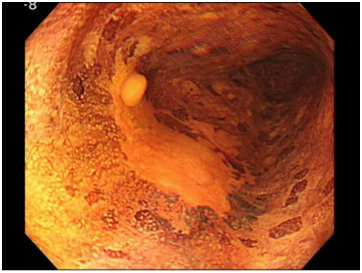
ヨードという薬液を食道内に散布すると、癌でない部分は濃い褐色に変化し、癌の部分は黄色く見えます(図12)。
図13
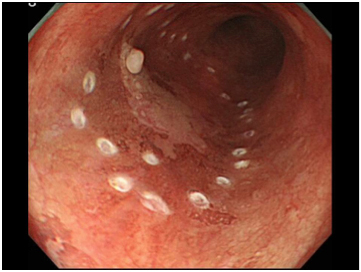
癌の外側に目印のマークを付けます。 マーク外側の粘膜を切開し、粘膜下層を剥離していき、病変を一括で切除します(図13)。食道は、胃と違って管腔が狭く、心臓の動きが伝わって壁が動いていたりするため、治療には高度な技術を要します。

一括で切除した病変を回収し、病理組織診断を行います。
癌の深さ、顔つき、リンパ管・静脈侵襲などを評価し、リンパ節転移のリスクを評価します。最終病理組織診断の結果によっては、追加治療(外科手術あるいは放射線化学療法)が必要な場合があります(図14)。
★大腸・十二指腸に関してもESDを行っています。
6)治療に伴うリスク(偶発症)
術中:出血
穿孔
誤嚥性肺炎
鎮静剤・鎮痛剤など治療に使用する薬の副作用
術後:術後出血(治療後2週間は便の色を良く観察してください。)
遅発性穿孔(治療後、時間がたってから潰瘍部分に穴があくこと)
その他
ESDは1週間で退院が可能ですが、上記などの偶発症が発生した場合には、食事の再開が遅れたり、退院が延期する場合があります。
また、偶発症は内科的な処置で対応可能な場合が多いですが、ごく稀に外科的処置や輸血が必要になる場合があります。
安全に治療を行い、問題なく退院できるように、消化器内科医師・内視鏡スタッフ・病棟看護師・薬剤師・栄養士が、チームで治療にあたります。疑問や質問がごさいましたら、病院スタッフにお気軽に声をかけてください。
負担の少ない内視鏡治療で癌治療を完結するためには、初期の段階で癌を見つける必要があります。なにか気になる症状があったら、内視鏡検査を受けましょう。
市立奈良病院 消化器肝臓病センター・消化器内科
胃癌に対する切開剥離法( ESD )について